62.- Trombocitopenia neonatal
Dra Andrea Escobar Apel
Definición:
Las plaquetas se encuentran en el embrión desde la semana 5 de gestación 'Y sus niveles alcanzan los del adulto a las 22 semanas en el feto. Es por ello que en recién nacidos, independiente de su edad gestacional, se utiliza el mismo punto de corte: 150.000 plaquetas /mm3. Como trombocitopenia moderadamente severa se consideran recuentos menores a 1 OO.OOO/mm3, y severas con recuentos menores a <50.000/mm3.
Epidemiología:
Constituye el trastorno hematológico más frecuente del recién nacido, especialmente el prematuro. Se presenta en 1 a 2% de los recién nacidos sanos, y hasta en 35% de los pacientes UCIN. Las severas representan menos del 0,5%.
Etiología:
En forma práctica, se clasifican según su inicio en precoz y tardío :
-
Inicio precoz ( <72 hrs)
-
Hipoxia fetal crónica (RCIU, SHE, DM)
-
Asfixia perinatal
-
Infección perinatal (SGB, E. Coli)
-
Coagulación intravascular diseminada
-
Trombocitopenia neonatal aloinmune
-
Trombocitopenia neonatal autoinmune (PTI, LES)
-
Infección congénita (CMV, toxoplasma, rubeola, Coxsackie)
-
Trombosis (Aorta, vena renal)
-
Trasplante médula ósea (leucemia congénita)
-
Síndrome Kassabach- Merrit
-
Enfermedad metabólica (acidemia propiónica -metílmalóníca )
-
Hereditarias (trombocitopenia amegacariocítica congénita)
-
-
Inicio tardío (>72hrs]
-
Sepsis tardía
-
Enterocolitis necrotizante
-
Infección congénita (CMV, toxoplasma, rubeola, Coxsackie)
-
Autoinmune
-
Síndrome Kassabach- Merrit
-
Enfermedad metabólica (acidernia propiónica -metilmalónica)
-
Hereditarias (trombocitopenia amegacariocítica congénita)
-
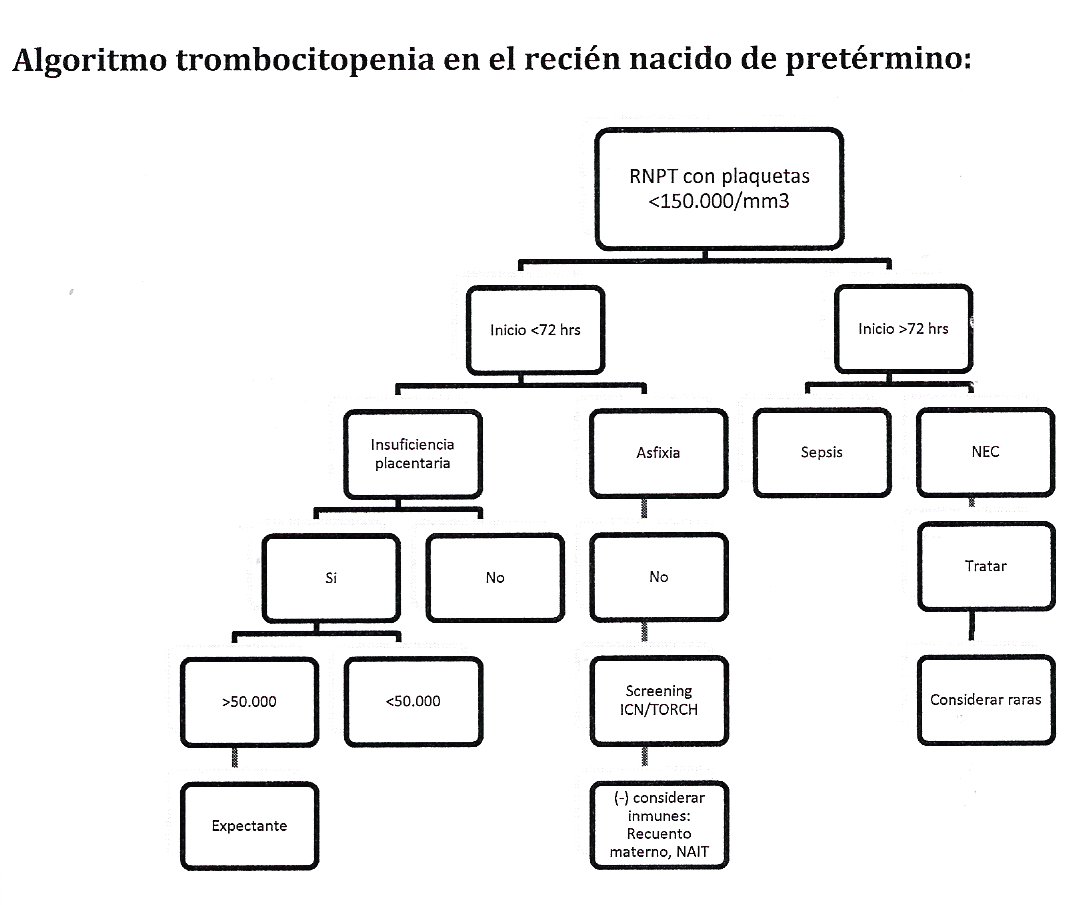
Las precoces (primeras 72 horas de vida) se asocian a complicaciones del embarazo (hipoxia crónica) como RCIU, síndrome hipertensivo del embarazo, diabetes materna, abuso de drogas, o infecciones congénitas. Generalmente se trata de trombocitopenias leves, asintomáticas y autolimitadas.
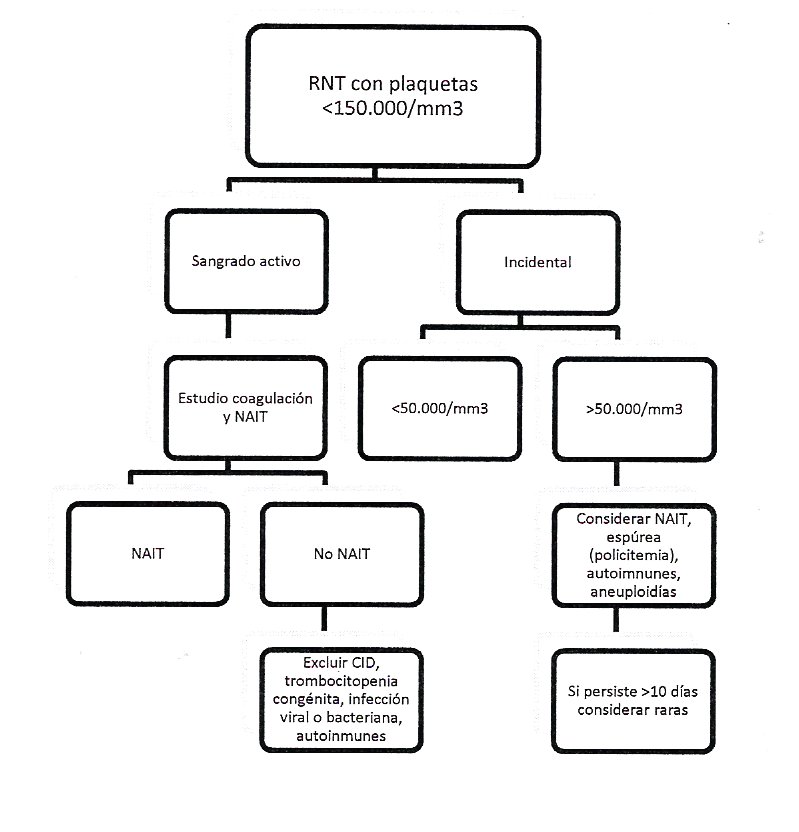
Ante una trombocitopenia severa y precoz en un recién nacido de término, se debe sospechar la causa aloinmune (NAIT). Su patogenia está dada por la presencia de anticuerpos antiplaquetarios en la madre, cuyo antígeno (antígeno plaquetario humano) está presente sólo en plaquetas fetales. La trombocitopenia resultante puede ser muy severa, con complicaciones como hemorragia intracerebral incluso in útero, con riesgo de parto prematuro, muerte fetal, o daño neurológico. Debe diferenciarse de la trombocitopenia autoinmune, en el contexto de un PTI materno. En ella la madre ha producido anticuerpos inespecíficos antiplaquetarios, produciéndose en ella trombocitopenia, la que puede reproducirse en el feto mediante el paso transplacentario de inmunoglobulinas. La trombocitopenia suele ser autolimitada a lo largo de la primera semana.
En tanto, las trombocitopenias tardías (posterior al tercer día), corresponderán en un 80% a sepsis, especialmente por gram negativos, y a enterocolitis necrotizante. Su patogenia se explica mediante supresión de megacariopoyesis por citoquinas, así como mediante consumo aumentado (coagulación intravascular diseminada), asociados a otros factores como modificaciones de la función endotelial o disfunción hepática, en pacientes críticamente enfermos. Generalmente son de instalación más rápida, alcanzan niveles más severos, y presentan sangrado clínico con mayor frecuencia.
Clínica:
Los estudios no han logrado establecer una relación directa entre los niveles plaquetarios y la presencia y gravedad de sangrados. La clínica varía desde asintomático, pasando por petequias, hematomas, sangrados de otras mucosas o umbilicales en los casos moderados. En casos severos pueden presentarse hemorragias con riesgo vital (respiratorias, digestivas), o hemorragia intracraneana, con riesgo de secuelas en el neurodesarrollo. Sin embargo, solamente un 9% de los recién nacidos con <20.000 plaquetas/mm3 presentarán hemorragia mayor durante su evolución (Estudio PLANET-1). El sangrado sí se ve favorecido durante los primeros días de vida, en prematuros extremos, y en etiologías específicas como la aloinmune, sepsis y enterocolitis.
Enfrentamiento:
Algoritmo trombocitopenia en el recién nacido de pretérmino:
Algoritmo trombocitopenia en el recién nacido de término:
Transfusión de plaquetas:
-
Constituye el único tratamiento específico disponible en la actualidad. Su uso es tan amplio como heterogéneo, y no existen guías basadas· en evidencia.
-
El uso terapéutico en trombocitopenias severas con hemorragia activa es poco discutido, a pesar de que no existe evidencia clara de beneficio. Incluso, se describe una asociación con mayor mortalidad a mayor número de transfusiones, aunque probablemente esta solamente refleje la gravedad de base de los RN.
-
Por otra parte, el uso profiláctico en trombocitopenias moderadas a severas se sustenta en las condiciones de riesgo propias del recién nacido. La superioridad de este enfoque por sobre el terapéutico aún no ha sido probada, así como tampoco los valores de corte ni la dosis recomendada. Hasta la fecha, solamente un ensayo clínico (Andrews, 1993) mostró la no inferioridad del uso profiláctico en trombocitopenias moderadas.
-
Así, hoy no se cuenta con evidencia de alta calidad para respaldar una conducta específica en cuanto al uso de transfusiones. A la fecha, se espera la realización de un estudio que compara límites de transfusión en recién nacidos (PLANET-2). La recomendación es transfundir con 10 ml/kg en 1 hora, en las siguientes situaciones :
|
Recuento plaquetario |
Indicación clínica |
|
< 20.000/mm3 |
Todos |
|
< 30.000/mm3 |
<1 kg y <1 semana |
|
Inestabilidad clínica (PA) |
|
|
Sangrado mayor previo (HIC 3-4) |
|
|
Sangrado menor actual: petequias, hematoma sitiopunción, secreciones ET sanguinolentas |
|
|
Coagulopatía |
|
|
Requiere cirugía o exsanguineotransfusión |
|
|
< 50.000/mm3 |
Hemorragia mayor actual |
Inmunoglobulinas:
-
Se utilizan en las trombocitopenias inmunes (NAIT, LES), con respuestas lentas (48 hrs) y parciales, por lo que se utilizan en conjunto con las transfusiones.
-
Se utiliza en dosis de 2 gr/kg, como coadyuvante.
-
Factores de crecimiento trombopoyéticos Sólo se utilizan en contexto experimental.
Bibliografía
-
S. Holzhauer, Zieger. Diagnosis and management of neonatal thrombocytopenia. Seminars in Fetal & Neonatal Medicine, 16 (2011) 305-310
-
Gibson, B.E. et al. Transfusion guidelines for neonates and older children. British Journal of Haematology. 124 (2004), 433-453.
-
Chakravorty, S., Roberts, l.. How 1 manage neonatal thrombocytopenia. British Journal of Haematology, 156 (2011), 155-162.
-
Kelly, A., Williamson, L. Neonatal transfusion. Early Human Development. 89" (2013) 855-860.
-
Del Vecchio, et al. A consistent approach to platelet ttransfusion in the NICU. The Journal of Maternal-Fetal and Neonatal Medicine, 2012; 25(S5): 93-96.